Com reconèixer la infecció amb el virus del VPH o papilomavirus
Content
- etapes
- Mètode 1 Reconèixer els símptomes
- Mètode 2 Identificar el VPH
- Mètode 3 Visiteu un metge
- Mètode 4 Prevenció de la infecció per papil·loma
El papilomavirus humà (VPH) o papilomavirus humà fa referència a més de 100 virus diferents, la majoria dels quals són infeccions de transmissió sexual (ITS) contractades per contacte directe amb les mucoses dels genitals. És la infecció de transmissió sexual més comuna amb prop del 80% de les dones infectades en algun moment de la seva vida. Alguns tipus de papilomavirus poden causar berrugues genitals tant en homes com en dones. Altres tipus són potencialment responsables del càncer de coll uterí i d'altres càncers menys coneguts en dones, com el càncer de la vagina, l'anus i la vulva. En homes i dones, el VPH també pot causar càncer de gola. Reconèixer aquesta infecció és essencial per tractar-la i curar-la adequadament. Algunes formes de papilomavirus són fàcilment reconeixibles, però d'altres requereixen un diagnòstic mèdic.
etapes
Mètode 1 Reconèixer els símptomes
- Busqueu berrugues. Les berrugues són el símptoma més evident del VPH de baix risc. Es presenten en forma de petits cops, lesions planes o petites protuberàncies a la pell. Sovint s’agrupen i poden aparèixer els dies o mesos posteriors a la infecció.
- En les dones, les berrugues genitals sovint apareixen a la vulva i als llavis. Tot i això, també poden aparèixer al voltant de l’anus, a la vagina o al coll uterí.
- Les soques de VPH de baix risc també poden causar lesions al voltant del coll uterí, però en general no condueixen al desenvolupament de cèl·lules canceroses.
-
Aprendre a detectar el VPH d’alt risc. El VPH amb risc elevat rarament té símptomes associats, tret que s'hagi avançat fins a un càncer avançat. Per això és important fer un examen pèlvic cada any amb el teu ginecòleg. Aquests últims podran detectar els problemes abans que evolucionin cap a la fase cancerosa o precancerosa. Alguns dels símptomes avançats del VPH que poden causar càncer de coll uterí són:- sagnat irregular o tacat entre períodes o després de les relacions sexuals;
- cicles menstruals irregulars;
- fatiga;
- pèrdua de pes o gana
- mal d’esquena, mal de cames o dolor pèlvic
- inflor en una cama
- malestar vaginal
- descàrrega malorosa de la vagina
-

Es posa a prova altres càncers. El VPH d’alt risc causa principalment càncer de coll uterí, però també és responsable del càncer de la vulva, l’anus i la gola. Aquests càncers es poden detectar precoçment si es fan reconeixements mèdics, per tant, la importància de cribatges regulars.- En zones exposades (com la vulva o al voltant de l'anus), utilitzeu un palmell obert per detectar grumolls que puguin indicar la presència de berrugues genitals.
- Si creieu que heu estat exposats al VPH d'alguna manera, parleu amb el vostre obstetricista i el vostre metge general. Sol·liciteu que es procedeixi a la detecció de càncers potencials associats amb papil·loma.
Mètode 2 Identificar el VPH
-

Feu una prova per determinar el tipus de VPH. Hi ha prop de 100 virus diferents considerats com una forma de VPH. D’aquest centenar de soques, unes 40 són de transmissió sexual i unes 60 són responsables de les berrugues en zones com les mans i els peus.- El papilomavirus que no es transmet sexualment sol contractar-se per contacte corporal (penetra al cos per talls o abrasions a la pell) i es manifesta com a berrugues al voltant de la zona infectada.
- El papilomavirus de transmissió sexual penetra a l’organisme per contacte directe amb els genitals o per contacte entre la pell i els genitals. Les infeccions al voltant de la boca o a les vies respiratòries superiors són causades pel sexe oral. Es presenten en forma de berrugues, però també poden tenir cap símptoma. Només un examen mèdic pot diagnosticar correctament el VPH de transmissió sexual.
-
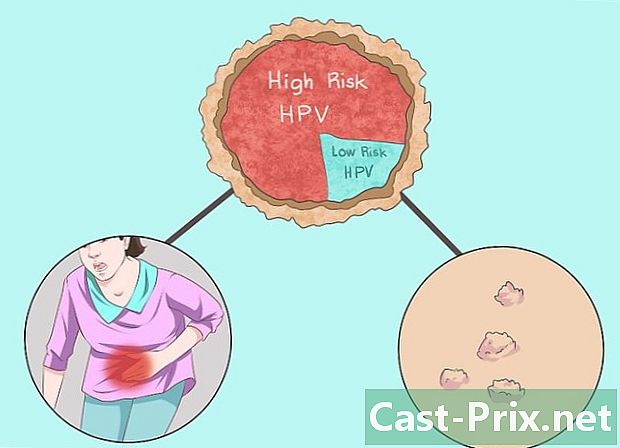
Intenteu esbrinar si es tracta de VPH de transmissió sexual. En general, les soques de papilomavirus de transmissió sexual formen dues categories principals: el VPH d’alt risc i el VPH de baix risc.- Es transmeten aproximadament 40 tipus de VPH mitjançant contacte directe amb la mucosa com la que es troba al voltant de la zona genital. Aquest tipus de papilomavirus es contrauen amb més facilitat a través del contacte sexual.
- Els VPH amb alt risc són els que es transmeten sexualment i tenen més probabilitats de desenvolupar-se en malalties greus com el càncer. Les soques de VPH de gran risc inclouen soques HPV 16, 18, 31, 33, 45, 52, 58 i algunes altres varietats. Les soques 16 i 18 són les responsables del desenvolupament de la majoria de càncers del coll uterí. Aquests són els que es detecten més perquè causen al voltant del 70% dels càncers de coll uterí. Es necessita un examen mèdic per diagnosticar el VPH d’alt risc.
- Les soques de VPH de baix risc són el VPH 6, 11, 40, 42, 43, 44, 53, 54, 61, 72, 73 i 81. El VPH 6 i 11 són les formes més habituals de VPH de baix risc. i són les soques més comunament associades a les berrugues genitals. Les soques de baix risc rarament provoquen càncer i no estan incloses en les rutines de cribratge.
-

Avaluar els seus riscos. En dones, alguns factors augmenten el risc de patir VPH. Les persones que tenen múltiples parelles sexuals, que tenen un sistema immunitari afeblit pel VIH, que tenen trastorns immunes, que estan en tractament de càncer o que tenen relacions sexuals sense protecció tenen un major risc de papilomavirus de transmissió sexual.- La concordança amb un factor de risc no significa que una dona tingui o no tingui VPH. Simplement és un indicador que vol dir que és més probable que s’exposi.
Mètode 3 Visiteu un metge
-
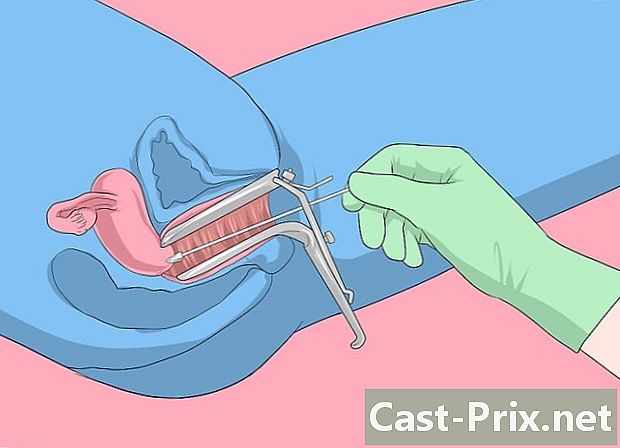
Envieu-vos a una prova Pap. El test Pap és el principal mètode utilitzat pels metges per diagnosticar càncer d’úter o canvis precancerosos al coll uterí. Si el resultat del test és anormal, el metge pot optar per realitzar un test d'ADN de papilomavirus per determinar si la prova Pap és positiva per al VPH. Tot i això, alguns metges també fan tots dos exàmens alhora.- Es recomana fer una prova Pap cada 3 anys per a dones menors de 65 anys, les proves anteriors han donat resultats normals. Si el resultat és anormal, el vostre metge us recomanarà una rutina de cribratge adequada.
-
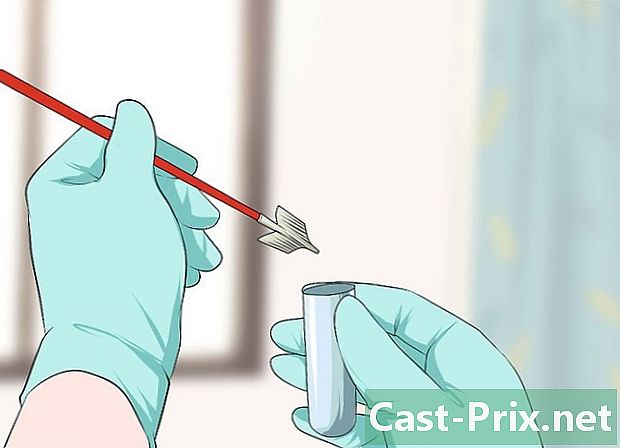
Sol·liciteu fer-li el test de VPH. La prova del VPH no forma part de les rutines d’examen per a dones, però la majoria dels metges les associen a la prova Pap. Si creieu que hi ha raons per fer-ho, podeu demanar que en tingueu a més del test Pap. Les mostres per a una prova de VPH es prenen de la mateixa manera que per a una prova Pap, prenent cèl·lules del coll uterí.- En general, la prova del VPH només es recomana per a dones majors de 30 anys. És poc probable que un metge els recomani a pacients més joves.
- El papilomavirus és freqüent en dones joves i la majoria de les soques són eliminades per un sistema immune saludable abans que apareguin símptomes o complicacions. Aleshores, el vostre metge pot recomanar-vos un altre mètode de cribratge, com el test Pap, per determinar si es necessiten altres proves.
- Fins a la data, les proves de VPH només s’han desenvolupat de manera efectiva per a dones. Vol dir que una dona no pot demanar que es cribi a la seva parella masculina pel seu factor de risc.
-

Heu examinat les berrugues. Si observeu cap berruga, lesió o un embolic al voltant dels genitals, poseu-vos en contacte amb el vostre metge de seguida. Fes una cita per veure les berrugues o símptomes sospitosos tan aviat com sigui possible.- Les berrugues genitals sovint desapareixen per si soles i, segons els seus símptomes específics, el seu metge pot recomanar un seguiment estricte sense cap tractament addicional.
- Si el metge recomana un tractament, probablement escollirà tractaments tòpics o decidirà congelar les berrugues. Pregunteu si el tractament es pot aplicar a casa o si ha de fer-ho un professional mèdic.
- Si estàs rebent tractament per les berrugues genitals, pregunta al teu metge què pots fer per prevenir infeccions en aquesta part i reduir el risc de berrugues en el futur.
-

Informeu-vos durant el control de salut anual. No oblidis preguntar al teu metge cap pregunta que tinguis sobre el papil·loma. Una part del control inclou un examen de la zona vulva, vagina i anal. Si creieu que podeu estar en risc d'infeccions per papil·loma, digueu al vostre metge que també examineu aquestes àrees.
Mètode 4 Prevenció de la infecció per papil·loma
-

Utilitzeu un preservatiu. Un preservatiu utilitzat adequadament és eficaç al 97% contra infeccions de transmissió sexual. L’han d’utilitzar en totes les relacions vaginals o anal i protegir-se com una presa dental durant el sexe oral. És important aprendre a inserir un preservatiu.- Assegureu-vos que no hi ha talls, forats ni perforacions a l'embalatge. Recordeu també que consulteu la data de caducitat. Eviteu utilitzar un preservatiu caducat o danyat.
- Obriu amb cura l’envàs per assegurar-vos que el làtex del preservatiu no s’estripi.
- Treu el preservatiu i agafeu-lo per la punta abans de desenrotllar-lo al penis erecte.
- Mentre es tira sobre la punta del preservatiu amb una mà, col·loca-la al cap del penis i utilitza l'altra mà per desenrotllar-la fins a la base del penis.
- Elimineu el preservatiu utilitzat en un contenidor després de connectar el seu extrem obert.
-
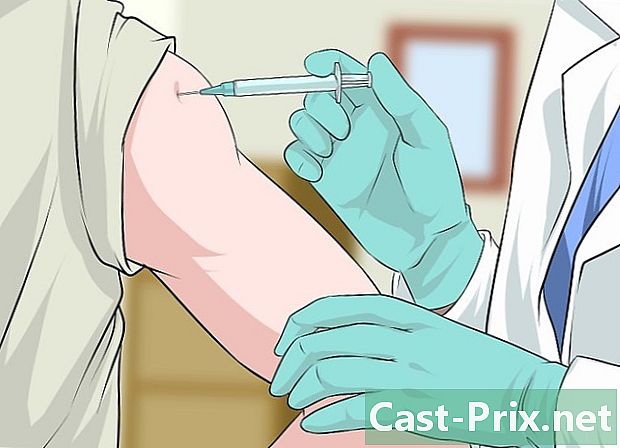
Vacunar-se. Les vacunes que protegeixen contra les soques d’HVV d’alt risc estan disponibles actualment per a dones i homes. Es recomana vacunar a les nenes entre els 11 i els 12 anys, però es pot administrar la vacuna en qualsevol moment entre els 9 i els 26 anys. Els nois poden ser vacunats als 11 o 12 anys, o fins als 21 anys.- El millor és vacunar una noia o dona abans que es faci sexualment activa, però la vacuna també es pot donar a una jove activa sexualment.
- En general, les vacunes contra el papil·loma són administrades com a 6 injeccions durant 6 mesos.
-

No amagueu la vostra història sexual. Sempre que tingueu previst tenir una relació amb una nova parella, parleu-li obertament i amb honestedat sobre la vostra història sexual. Expliqueu-los els tipus d’exàmens i proves que heu completat recentment i el nombre d’informes que heu tingut des de l’últim examen o examen.- Preneu-vos el temps per parlar de la vostra història sexual amb la vostra nova parella abans de plantejar-vos qualsevol relació amb ell.
- No tinguis por de fer-li preguntes com: "Ha notat algun símptoma que pot ser causat pel papilomavirus com les berrugues? I "Quantes parelles sexuals ja teniu? "
- Si una persona es nega a compartir aquest tipus d’informació amb tu, respecta la seva decisió, però també sap que no està obligat a tenir relacions amb ningú i que pot rebutjar un informe si no ho aconsegueix. No hi ha informació que us pugui posar a gust.
- La majoria dels homes i dones sexualment actius estaran infectats amb papilomavirus en algun moment de la seva vida. Tanmateix, la majoria de les infeccions desapareixeran abans que els símptomes o complicacions hagin tingut temps de manifestar-se.
- L’abstinència és la forma més segura d’evitar el papil·loma. És una opció rellevant per a qualsevol persona que decideixi activar-se sexualment o decideixi participar en una activitat sexual.
- Al voltant de 30 milions d’adults sexualment actius a tot el món tenen berrugues genitals. A França, cada any hi ha 107 casos nous per cada 100.000 francesos.
- El papilomavirus pot infectar parts que no estan protegides per un preservatiu.
- Algunes categories de persones tenen més risc de patir càncers relacionats amb el VPH. Aquest és, per exemple, el cas d’homes gai i bisexuals, així com de persones amb sistemes immunològics debilitats (incloses les persones amb VIH / SIDA).